Мозаичная хондропластика
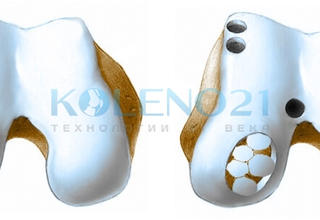
«Мозаичная хондропластика» или костно-хрящевая аутопластика, является одним из наиболее популярных методов пластики локальных хрящевых или костно-хрящевых дефектов мыщелков бедренной кости. Методика основана на пластике дефекта цилиндрическими костно-хрящевыми трансплантатами с гиалиновым хрящём на конце, взятыми из неконтактных зон мыщелков бедра.
Костно-хрящевая аутотрансплантация, как метод хирургического лечения локальных дефектов хряща коленного сустава впервые был описана в 1908 году Judet H. Сторонники этой методики обосновывали свой выбор возможностью выживания гиалинового хряща с сохранением его истинной морфологической структуры. В 1963 году Campbell C.J. показал выживаемость костно-хрящевых трансплантатов без изменения структуры хряща в сроки более 1 года. McDermott A.G. с соавторами в 1985 году сообщили о положительных отдаленных исходах костно-хрящевых трансплантаций у 100 больных. Авторы были едины во мнении о том, что в пересаженных костно-хрящевых трансплантатах судьба гиалинового хряща в целом зависит от судьбы подлежащего слоя кости. Мы в целом поддерживаем эту точку зрения и считаем, что характер приживления костно-хрящевых трансплантатов во многом зависит от состояния субхондрального ложа!
Desjardins M.R. с соавт. в 1991 году показали, что при рефиксации фрагмента хряща без подлежащей субхондральной кости, не происходит его прирастания к костному ложу, и в подавляющем большинстве случаев происходит некроз хрящевой пластины.
В 1992 году венгерский ортопед Hangodi L. описал технику аутопластики костно-хрящевых дефектов мыщелков бедренной кости цилиндрическими костно-хрящевыми трансплантатами диаметром 4,5 мм и длиной 15-20 мм, взятыми из неконтактных зон мыщелков бедра. Эта методика получила широкую популярность под названием «Мозаичная пластика» и надолго заняла лидирующие позиции в мировой ортопедической практике. Позже была описана техника артроскопической «мозаичной пластики», усовершенствован инструментарий для выполнения такой операции. Сегодня эта методика применяется в 15-20% ортопедических клиник Европы и США.
В 1992 году Hangody L. c соавт. представили результаты экспериментального исследования на собаках. Авторы показали, что уже через 4 недели происходило сращение костной части трансплантата с костным ложем, а через 8 недель между хрящевыми трансплантатами формировалась фиброзная ткань, соединяющая их между собой. Гистологические исследования также показали, что структура гиалинового хряща на пересаженных трансплантатах не претерпевала каких либо изменений.
Продолжает дискутироваться вопрос о том, каким должен быть оптимальный размер костно-хрящевых трансплантатов при «мозаичной пластике». Анализ литературы показал, что наиболее часто использовались трансплантаты среднего размера (4-4,5 мм), имеющие относительно короткие сроки ремоделирования при достаточной прочности. Hangody L. рекомендовал использовать трансплантаты длиной не менее 15 мм. Автор объяснял это тем, что меньшая длина не обеспечивает стабильной фиксации трансплантата. Он также рекомендовал производить забор цилиндрических трансплантатов из «ненагружаемых зон» коленного сустава, т.е. из боковых отделов мыщелков бедренной кости. Причем, при заборе трансплантатов диаметром 4,5 мм их количество могло составлять 15, что позволяло восстановить остеохондральный дефект на 80-100% .
Cambardella R.A. и Glousman R.E. в 1998 опубликовали результаты мультицентрового исследования 100 пациентов с изолированными хрящевыми и костно-хрящевыми дефектами коленного сустава после «мозаичной пластики». Средний срок наблюдения составил 16 месяцев. У большинства пациентов результаты операции были расценены как отличные и хорошие. Отсутствие синовита и болевого синдрома при полном восстановлении функции коленного сустава позволило авторам сделать заключение о хорошем приживлении трансплантатов.
Схожие данные приводит Brandley J. (1999 год). Обследовав 145 больных через 18 месяцев после «мозаичной пластики» было достигнуто 86% положительных исходов лечения. Kish G. с соавторами в 1999 году оценили через 12 месяцев результаты “мозаичной пластики» у 52 профессиональных спортсменов. У 63 % из них отмечено полное восстановление функции коленного сустава и прежнего уровня физической активности.
Мы используем «мозаичную» пластику с 1997 года. Показаниями к операции считаем наличие полнослойного хрящевого или костно-хрящевого дефекта, площадь которого не превышает 4-5 см² (по данным рентгенографии, магнитно-резонансной и компьютерной томографии). Для пластики дефекта мыщелка мы используем цилиндрические костно-хрящевые трансплантаты разного диаметра - от 4,5 мм до 12 мм.
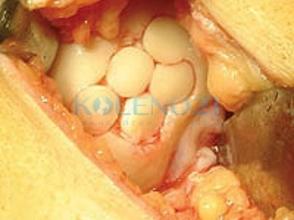
Считаем важным остановиться на одной важной детали в технике выполнения операции – это расположение трансплантатов. Для полноценной регенерации хрящевой поверхности, трансплантаты необходимо располагать максимально близко друг к другу, практически вплотную. Расстояние между столбиками-трансплантатами не должно превышать 2 мм.
Их также необходимо располагать строго перпендикулярно поверхности мыщелка бедра, а их хрящевой конец должен располагаться на уровне суставной поверхности мыщелка, не нарушая его конгруэнтности. Глубокое расположение столбиков, т.е. ниже уровня поверхности мыщелка, а также их выстояние выше суставной поверхности следует считать неправильным. Для полноценного и максимального закрытия дефекта целесообразно использовать трансплантаты различного диаметра. Успехом операции следует считать отсутствие или минимальное свободное пространство между столбиками-трансплантатами.
Крайне важно еще на этапе предоперационного планирования правильно оценить размеры костно-хрящевого дефекта и определить возможность его полноценного пластического замещения. Основная проблема, с которой может столкнуться хирург – это дефицит пластического материала, а именно костно-хрящевых трансплантатов. От этого в целом зависят успех и результаты операции. В таких случаях необходимо использовать альтернативные методики пластики дефекта (технология AMIC).
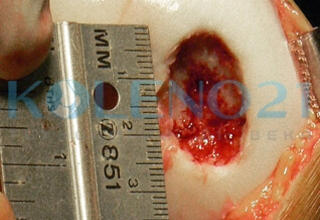
Клинический пример: Больной Ж., 18 лет, обратился в нашу клинику с длительным болевым анамнезом в коленном суставе. Считает себя больным с 14 лет, когда после травмы коленного сустава периодически стали беспокоить ноющие боли, возникающие при физических нагрузках и сохраняющиеся в покое.
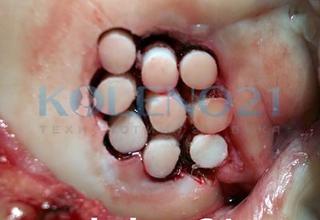
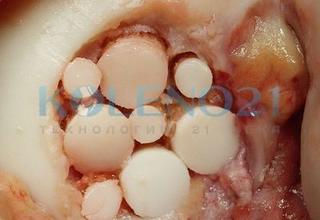
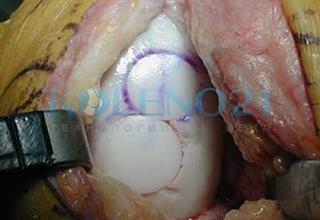
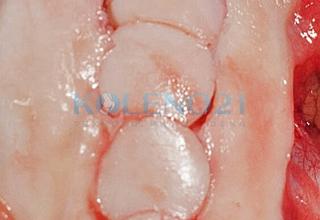
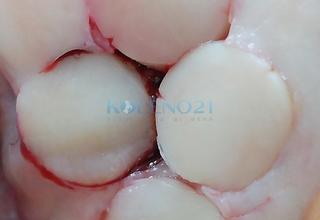
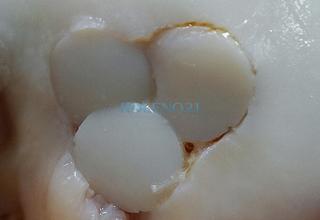
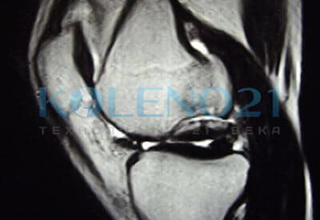
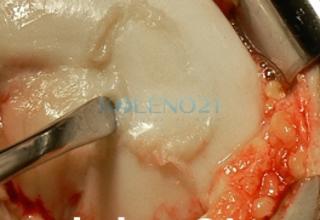
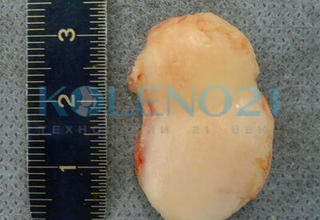
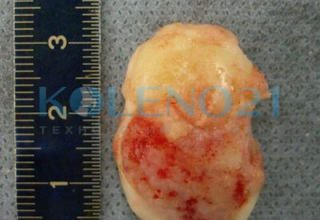
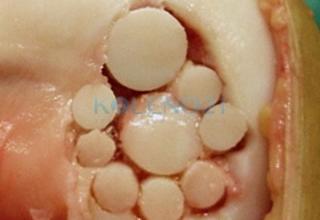
В клинике, при МРТ обследовании диагностирован рассекающий остеохондрит медиального мыщелка бедренной кости. Во время операции обнаружена некротизированная хрящевая пластина, которая легко отделилась от своего ложа. Выполнена мозаичная костно-хрящевая аутопластика дефекта мыщелка двумя трансплантатами диаметром 8 мм и 7-ю трансплантатами диаметром 4,5 мм. Достигнуто закрытие площади дефекта на 95%. Важно отметить, что через 9 месяцев после операции пациент вернулся к прежнему уровню физической активности.
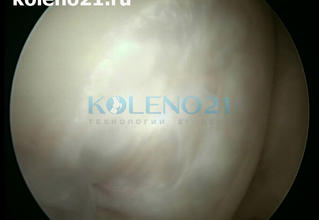
Через 6 лет после операции больной получил травму коленного сустава во время игры в футбол. При клиническом и МРТ исследовании диагностирован разрыв латерального мениска. Выполнена артроскопическая резекция мениска. Во время артроскопии исследована зона «мозаичной» аутопластики – она была полностью заполнена стабильной хрящевой тканью. Результат «мозаичной» пластики расценен как хороший.