Диагностика
ДИАГНОСТИКА ПЕРЕЛОМОВ НАДКОЛЕННИКА, как правило, не представляет особых трудностей. Необходимо всегда стремиться выяснить обстоятельства и механизм травмы. Это очень важно не только для определения наличия и характера перелома, но и для своевременного выявления сопутствующих костных повреждений других локализаций (например, разнообразных повреждений в области тазобедренного сустава при травме «передней панели» и др.).
Как правило, больные жалуются на боли в области коленного сустава и ограничения движений в нём, невозможность нагрузки на травмированную конечность. Нередко больные непосредственно после травмы могут наступать на ногу. Типичными жалобами при этом являются «слабость», «подламывание», «подвертывание» ноги, сопровождающееся не только резким усилением боли, но и повторным падением, в результате чего могут происходить дополнительные повреждения поддерживающих надколенник связок, приводящих к увеличению степени смещения фрагментов.
При осмотре обращают на себя внимание: увеличение объёма коленного сустава (от резко выраженного до лёгкой сглаженности его контуров) за счёт отёчности мягких тканей и гемартроза; повреждения кожных покровов по передней поверхности сустава; кровоподтёки и др.
Очень важно оценить состояние мягких тканей. Подкожное незащищенное положение надколенника обусловливает довольно высокую частоту открытых переломов, а также ушибов, кровоизлияний и осаднений кожи при закрытых переломах. В связи с тем, что состояние кожных покровов, наряду с характером и степенью смещения отломков, является определяющим в выборе лечебной тактики, то осмотр должен быть тщательным, а оценка объективной. Так, при отсутствии повреждений кожи, оперативное вмешательство можно отложить на 2-3 дня. При наличии осаднений кожи по передней поверхности сустава (без признаков инфицирования!) показано раннее оперативное вмешательство (остеосинтез, резекция, пателлэктомия), а тактика в таких случаях не должна отличаться от тактики лечения открытого перелома надколенника.
При переломах надколенника всегда есть гемартроз разной степени выраженности. Его величина индивидуальна и, как правило, чем больше смещение отломков, тем выраженнее гемартроз. Во многом количество крови зависит от времени прошедшего с момента травмы.
При пальпации зоны перелома (с большим диастазом между костными фрагментами, свидетельствующем о разрыве боковых поддерживающих надколенник связок) часто определяется «западение», которое может увеличиваться при малейшей попытке пассивного сгибания сустава, вызывая при этом резкое усиление боли. Диагностическая ошибка может быть допущена при поперечных переломах с большим расхождением фрагментов. При таких переломах палец исследователя легко «проваливается» в зону диастаза. Такого же характера западение может встретиться и при полном отрыве сухожилия четырехглавой мышцы бедра от верхнего полюса надколенника. Надколенник при этом смещается вниз, и при пальпации ощущается такой же диастаз, как при поперечном переломе с большим расхождением фрагментов. Обязательное рентгенологическое исследование в таких случаях уточнит диагноз.
Переломы надколенника с расхождением костных фрагментов всегда сопровождаются выпадением или нарушением активной функции разгибательного аппарата. Пострадавшие, как правило, не могут активно разогнуть голень, а так же поднять и удержать разогнутую ногу (если она была поднята исследователем). В то же время, при редких переломах с незначительным смещением отломков на 1-2 мм, активное разгибание может сохраняться, и осуществляться за счет уцелевших поддерживающих надколенник связок. Кроме того, неповреждённые боковые отделы разгибательного аппарата препятствуют вторичному смещению отломков.
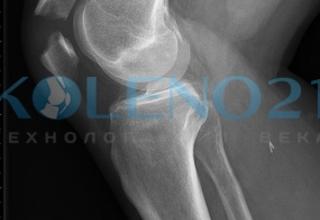
Рентгенологическая диагностика. Для определения характера перелома и степени расхождения костных фрагментов необходимо выполнение рентгенограмм в двух стандартных проекциях. Так, по величине диастаза между основными костными фрагментами на боковых рентгенограммах можно судить и о степени повреждения боковых отделов разгибательного аппарата. Рентгеновские снимки, выполненные в прямой проекции, позволяют определить наличие мелких осколков (что очень важно для выбора метода операции). Нередко рентгенологическая картина, свидетельствующая о поперечном характере перелома обманчива, а во время операции хирург сталкивается с оскольчатым переломом, что существенно может изменить оперативную тактику, к которой хирург не всегда оказывается готов.
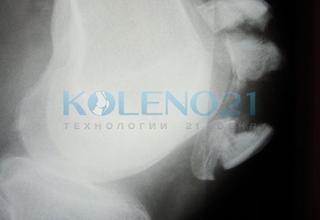
Для уточнения характера повреждения боковых поддерживающих надколенник связок, необходимо выполнить рентгеновские снимки при согнутом на 90 коленном суставе. На их целостность указывает отсутствие и увеличение степени расхождения отломков. Очень важно определить наличие “ступеньки” по суставной поверхности. Если она определяется на боковой рентгенограмме, то у больных молодого возраста считаем показанным операцию вне зависимости от наличия (отсутствия) нарушений функции разгибания голени.
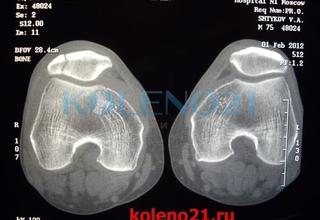
С целью дифференциальной диагностики крайне редкого краевого вертикального перелома и дольчатого надколенника показано выполнение аксиальных рентгенограмм. Хотим остановиться на возможности диагностической ошибки при дольчатом надколеннике (bipartite, tripartite). Этот вариант развития представляет отнюдь не казуистическую редкость. Чаще разделение надколенника встречается в верхней его части, и при наличии признаков травмы (анамнез, осаднения кожи, болезненность, гемартроз) можно ошибочно подумать о переломе верхнего полюса.
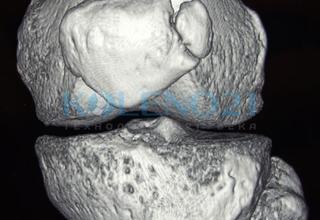
В тех случаях, когда по рентгенограммам трудно поставить правильный диагноз, всем больным необходимо выполнять компьютерную или магнитно-резонансную томографию. Эти исследования позволяют исключить диагностические ошибки и определиться с правильной лечебной тактикой.